Vorhofflimmern – Das Herz im Chaos
Dr. med. univ. Markus Moser
Letzte Aktualisierung: 13. März 2025
Ursachen, Symptome, Diagnostik und Behandlungsmöglichkeiten bei Vorhofflimmern
Vorhofflimmern ist die häufigste Herzrhythmusstörung und betrifft allein 1,8 Millionen Menschen in Deutschland. Es handelt sich dabei vorrangig um eine Erkrankung des Alters, jedoch auch junge Patienten können betroffen sein. Da die Symptome oft unspezifisch oder nur episodisch auftreten, bleibt die Störung häufig lange unerkannt. Da sie unbehandelt mit schwerwiegenden Folgeerkrankungen einhergehen kann, muss die Behandlung von Vorhofflimmern eine wesentliche Beachtung finden.
In der Kardiologie-Privatpraxis von Dr. med. univ. Markus Moser legen wir großen Wert auf ganzheitliche und individuelle Betreuung – von der Diagnose bis hin zur Therapie. Erfahren Sie in diesem Artikel mehr über die Ursachen, Symptome, Diagnostik sowie modernen Behandlungsmöglichkeiten von Vorhofflimmern und wie unser Ansatz – eine Kombination aus klassischer Kardiologie und Psychokardiologie, Sie optimal unterstützen kann.
Was ist ein normaler Herzrhythmus?
Der physiologische Taktgeber im Herzen ist der Sinusknoten. Dieser besteht aus spezialisierten Zellen im Vorhof, die die elektrische Herzaktion orchestrieren. Es wird ein Stromimpuls vom Sinusknoten auf die Vorhöfe übergeleitet und von dort über den AV-Knoten über die beiden Tawara-Schenkel in die beiden Kammern geführt.
Auf dem Weg werden zuerst die beiden Vorhöfe und dann die Kammern erregt, die sich daraufhin kontrahieren und das Blut weiterpumpen. Ein Sinusrhythmus ist unter anderem durch einen regelmäßigen Pulsschlag mit einer Frequenz zwischen 60 und 100 Schlägen pro Minute in Ruhe definiert. Bei bestimmten Erfordernissen (z.B. Sport) kann die Frequenz bis zu 180/min steigen, wobei auch hier der Puls weiterhin regelmäßig bleibt.
Was ist Vorhofflimmern?
Vorhofflimmern ist eine Herzrhythmusstörung, bei der die Vorhöfe und Kammern des Herzens unkoordiniert und teilweise zu schnell schlagen. Die Vorhöfe können dabei Frequenzen bis zu 600/min erreichen. Durch die schützende Funktion des AV-Knotens (das ist ein Filter zwischen Vorhöfen und Kammern) wird aber nur ein Teil der Erregungen auf die Kammern weitergeleitet.
Dadurch kommt es zu einem unregelmäßigen Puls, was auch als Arhythmia absoluta bezeichnet wird. Sollte diese absolute Arrhythmie länger andauern, kann es zu Turbulenzen (des Blutflusses) in den Vorhöfen kommen und sich Blutgerinnsel (Embolus) bilden, die das Risiko für einen Schlaganfall erhöhen.
Die Rhythmusstörung gilt als „nicht unbedingt lebensbedrohlich“, doch langfristig kann sie schwere Folgen haben, wenn sie unerkannt bleibt. Eine rechtzeitige Diagnose und gezielte Therapie sind entscheidend, um die Risiken zu minimieren und eine gute Lebensqualität zu erhalten.
Welche Ursachen hat Vorhofflimmern?
Die Ursachen von Vorhofflimmern sind vielfältig, wobei das Krankheitsbild noch nicht in Gänze verstanden ist. Folgende Faktoren sind bekannt und können für Vorhofflimmern mitverantwortlich sein:
Lebensstilfaktoren:
- Rauchen und Alkohol: Erhöhen das Risiko für Vorhofflimmern erheblich, insbesondere bei regelmäßigem oder exzessivem Konsum. Eine besondere Variante ist das Holiday Heart Syndrom:
Das Holiday Heart Syndrom ist eine Form von Vorhofflimmern, das durch übermäßigen Alkoholkonsum (z. B. an Feiertagen oder während eines Urlaubs) ausgelöst wird. Alkohol generell wirkt pro-arrhythmogen und kann temporäre Rhythmusstörungen verursachen. Obwohl das Holiday Heart Syndrom in der Regel gut behandelbar ist, zeigt es, wie empfindlich das Herz gerade auf Alkohol reagieren kann. - Übergewicht und Bewegungsmangel: Diese Faktoren begünstigen Herzerkrankungen grundsätzlich und verstärken die Belastung des Herzens.
- Psychische Belastungen
- Hoher Blutdruck kann eine Ursache für Vorhofflimmern sein.
- Herzklappenerkrankungen, vor allem der Mitralklappe.
- Koronare Herzkrankheit
- Herzinsuffizienz (Herzschwäche)
Sekundäre Ursachen:
- Schilddrüsenüberfunktion: Hormonelles Ungleichgewicht kann die Herzfrequenz stark beeinflussen und Vorhofflimmern auslösen.
- Schlafapnoe: Atemaussetzer im Schlaf belasten durch den Stresshormonexzess das Herz und sind ein Auslöser für Vorhofflimmern.
Psychischer Stress und Schlafmangel:
Psychische Belastungen sind eine weitere Ursache für Vorhofflimmern. Als Kardiologe mit zusätzlicher Ausbildung im Bereich der Psychokardiologie berücksichtigt Dr. Moser die Wechselwirkungen zwischen emotionalem Stress und Herzgesundheit in seiner Therapie.
Manchmal bleiben die Ursachen von Vorhofflimmern jedoch unklar. Für eine gute Herzgesundheit ist die Präventionsmedizin deshalb von großer Bedeutung. Mit Herz Check-ups, die in der Praxis Dr. Moser bedarfsgerecht für Patienten angepasst werden, können Sie Herzerkrankungen vorbeugen und eventuelle Herzunregelmäßigkeiten früh erkennen.
Wer ist häufig von Vorhofflimmern betroffen?
- Vorhofflimmern tritt häufiger bei älteren Menschen auf, insbesondere ab dem 60. Lebensjahr. Mit zunehmendem Alter steigt das Risiko deutlich an.
- Männer entwickeln Vorhofflimmern etwas häufiger als Frauen. Allerdings haben Frauen ein höheres Risiko für Komplikationen wie Schlaganfälle, wenn sie betroffen sind.
- Personen in stressintensiven Berufen (z. B. Manager oder Schichtarbeiter) sind möglicherweise stärker gefährdet, insbesondere durch die Kombination aus psychischer Belastung und unregelmäßigem Schlaf-Rhytmus.
- Menschen mit einem ungesunden Lebensstil – etwa durch Rauchen, Bewegungsmangel oder ungesunder Ernährung, haben ein erhöhtes Risiko.
- Vorhofflimmern kann auch familiär auftreten, was ein Hinweis auf genetische Prädispositionen sein kann.
Welche Symptome gehen mit Vorhofflimmern einher?
Vorhofflimmern kann sich mit unterschiedlichen Symptomen manifestieren:
- Typische Anzeichen sind eine innere Unruhe mit Herzrasen, ein unregelmäßiger Puls, Schwindel oder Atemnot. Außerdem können Brustschmerzen und eine abnehmende Belastbarkeit auftreten.
- Bei Vorhofflimmern besteht eine erhöhte Gefahr, dass sich Blutgerinnsel im Herz bilden und im Gehirn manifestieren und dort einen Schlaganfall verursachen. Das Schlaganfallrisiko ist grundsätzlich höher.
- Frauen berichten häufiger von unspezifischen Symptomen wie Schwäche und Übelkeit, während Männer eher starkes Herzklopfen oder Herzrasen wahrnehmen.
- Tachymyopathie: (griechisches Kunstwort ταχυμυοπάθια, tachimiopáthia, wörtlich in etwa „die Schnell-[Herz-]Muskelerkrankung“). Durch einen dauerhaft erhöhten und unregelmäßigem Puls über 115/min und schneller, kommt es zu einer Herzschwäche, die sich in Atemnot, Ödemen und fehlender Belastbarkeit äußert.
Sämtliche Symptome können episodisch oder dauerhaft auftreten. Bei Unsicherheiten sollte immer ein Kardiologe konsultiert werden.
Welche Diagnostik wird bei potenziellem Vorhofflimmern genutzt?
1. Ruhe-EKG: Der Standard in der Herzdiagnostik
Das Elektrokardiogramm (EKG) ist das gängigste Verfahren zur Diagnose von Herzrhythmusstörungen wie Vorhofflimmern. Es zählt zur Basisdiagnostik in der Kardiologie und misst die elektrische Aktivität des Herzens innerhalb weniger Sekunden. Die Untersuchung ist schmerzfrei und liefert ein genaues Bild des Herzrhythmus zu diesem Zeitpunkt.
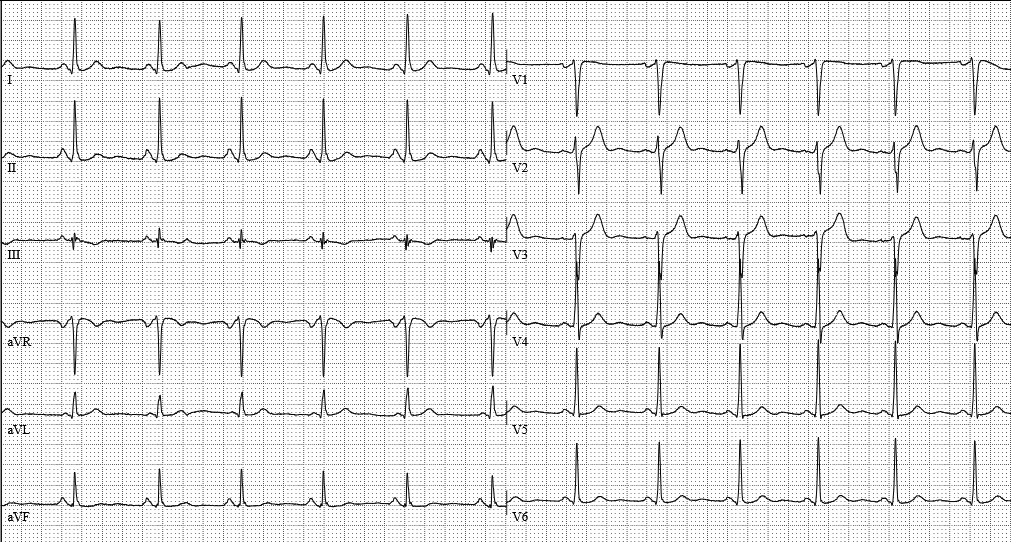
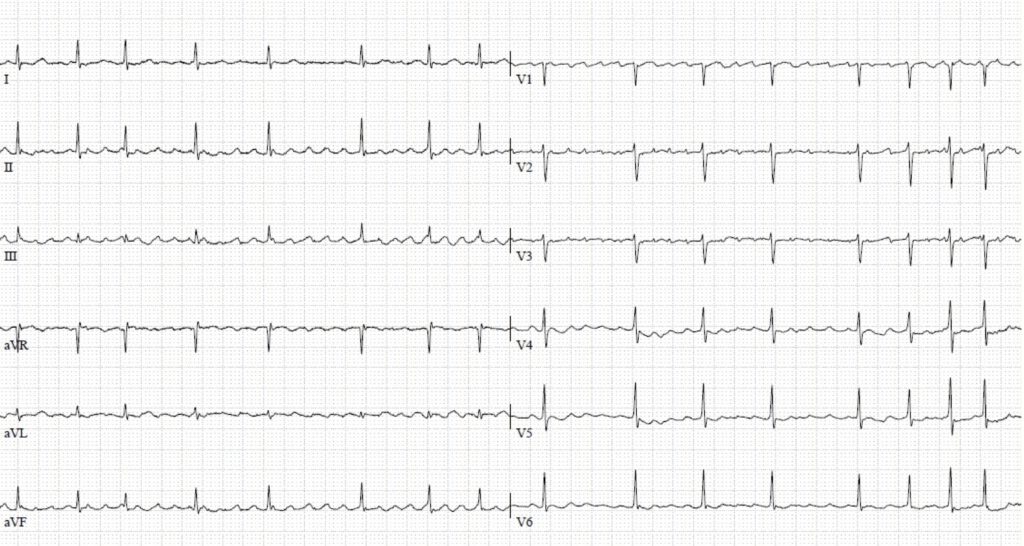
Was ist auf dem EKG-Bild bei Vorhofflimmern zu sehen? Bei einem normalen Herzrhythmus (Sinusrhythmus) zeigt das EKG regelmäßige Ausschläge (P-Wellen und QRS-Komplexe). Beim Vorhofflimmern fehlen die typischen P-Wellen, da die elektrischen Signale in den Vorhöfen chaotisch verlaufen. Stattdessen sieht man eine unruhige Grundlinie mit unregelmäßigen QRS Komplexen (Abstände zwischen den Kammerausschlägen) – ein klares Zeichen für die Rhythmusstörung. Das Problem beim Ruhe EKG ist, dass es sich um eine Momentaufnahme bei einer sehr episodisch verlaufenden Rhythmusstörung handelt.
2. Langzeit-EKG: Mehr als eine Momentaufnahme
Während das Ruhe-EKG den Herzrhythmus nur für kurze Zeit aufzeichnet, wird ein Langzeit-EKG über 24 bis 72 Stunden getragen. Es eignet sich besonders gut, um Vorhofflimmern zu erkennen, das nicht ständig, sondern nur episodisch auftritt (paroxysmales Vorhofflimmern).
Langzeitblutdruckmessung ohne Manschette – jetzt informieren.
3. Echokardiographie: Ein Blick ins Herz
Die Echokardiographie, auch Herzultraschall genannt, ist eine weitere wichtige Basis-Methode zur Diagnostik von Vorhofflimmern. Sie liefert detaillierte Bilder der Herzstruktur und -funktion.
Wir arbeiten in unserer Praxis mit hochmoderner Echokardiographie-Technik, die es ermöglicht, dass Sie Ihr Herz deutlich sehen können.
Welche Daten gewinnt man daraus?
- Größe und Form der Vorhöfe und Kammern: Vergrößerte Vorhöfe können auf langanhaltendes Vorhofflimmern hinweisen.
- Pumpleistung des Herzens: Das ist die sogenannte Ejection fraction, aber auch die Strain Analyse.
- Funktion der Herzklappen: Valvuläres Vorhofflimmern tritt oft in Verbindung mit Mitralklappen Erkrankungen auf.
- Blutfluss: Mit der Doppler-Echokardiographie lässt sich überprüfen, ob der Blutfluss im Herzen normal ist oder ob Blutgerinnsel vorliegen (verstärkt eine Domäne der Transösophagealen Echokardiographie)
Nachfolgend sehen Sie zwei Videoeinblicke aus der Echokardiographie. Das erste Video zeigt keine Auffälligkeiten und eine gute Pumpleistung, wohingegen im zweiten Video deutlich vergrößerte Vorhöfe zu erkennen sind. In dem darauffolgenden Bild sind die linke Vorhoffläche und die rechte Vorhoffläche markiert und vermessen. Beide Flächen deuten auf eine Vergrößerung hin.
Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen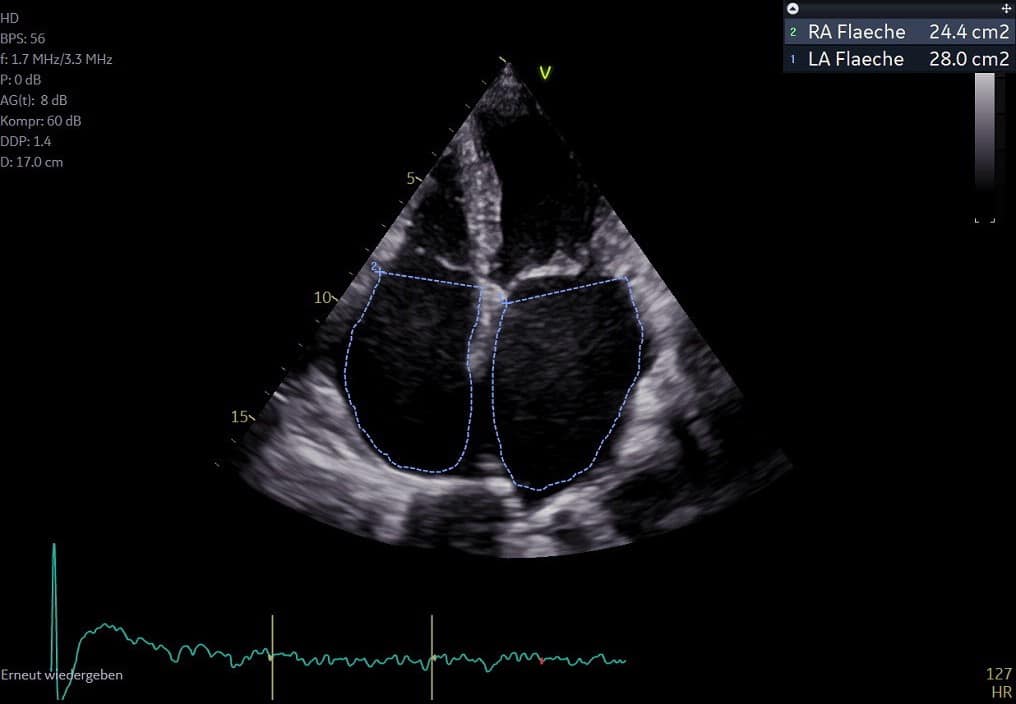
4. Puls und Blutdruck
Eine Messung von Puls und Blutdruck liefert auch wichtige Hinweise für Vorhofflimmern:
- Unregelmäßiger Puls: Ein unregelmäßiger oder zu schneller Puls (über 100 Schläge pro Minute in Ruhe) kann auf Vorhofflimmern hindeuten.
- Erhöhter Blutdruck: Hoher Blutdruck ist eine der Hauptursachen für Vorhofflimmern und sollte immer mitbehandelt werden.
Wie werden diese Werte verwendet? Durch regelmäßige Messungen können Schwankungen frühzeitig erkannt und der Erfolg einer Therapie überwacht werden.
Blutdruck zuhause richtig messen – so geht’s
5. Moderne Technologien für zuhause: Smartwatches und Wearables
Innovative Geräte wie Smartwatches oder Wearables können Vorhofflimmern mit einer über 90-prozentigen Genauigkeit detektieren1. Diese Technologien messen den Puls kontinuierlich und können Unregelmäßigkeiten in der Herzfrequenz melden und dann bei Bedarf ein 1-Kanal EKG messen.
Für wen ist ein Wearable geeignet?
Da man mit einem Ruhe EKG nur 10 Sekunden dokumentiert und mit einem Langzeit EKG mehrere Tage, bietet sich eine Smart watch bei eher selten vorkommendem Herzstolpern an, da man in dem Moment ein EKG anfertigen und dem Arzt übermitteln kann. Zudem kann eine Smart watch bei paroxysmalem Vorhofflimmern sinnvoll sein, da die Vorhofflimmer Burden (Last) abschätzbar wird.
Dennoch sind diese Instrumente nicht gleichermaßen für jeden geeignet: Abhängig von der eigenen Gestimmtheit, kann ein kontinuierliches Monitoring auch zu einer Verunsicherung bis hin zu Angstzuständen, bzw. zu einem Verlust für das eigene Körpergefühl führen, wenn das Tool alltagsbestimmend wird.
Neben der klassischen Kardialen Diagnostik inklusive EKG, der körperlichen Untersuchung und der Echokardiographie liegt der Fokus auf einem ausführlichen Gespräch mit Ihnen bei Ihrem Besuch in der Kardiologie-Praxis in Mitte.
Verschiedene Formen des Vorhofflimmerns
Vorhofflimmern wird in verschiedene Formen unterteilt, die unterschiedliche Ansätze in der Therapie erfordern:
- Paroxysmales Vorhofflimmern: Vorübergehende Episoden, die spontan enden.
- Persistierendes Vorhofflimmern: Länger anhaltend und oft behandlungsbedürftig.
- Permanentes Vorhofflimmern: Dauerhafte Rhythmusstörung, die nicht mehr behoben wird.
- Valvuläres Vorhofflimmern: Tritt im Zusammenhang mit einer Mitralklappen Erkrankung auf.
Wie wird Vorhofflimmern behandelt?
Die neue ESC-Leitlinie aus 2024 für Vorhofflimmern (VHF) führt das AF-CARE-Konzept ein, welches einen patientenzentrierten und integrierten Ansatz zum Management von VHF in den Vordergrund rückt. Dieses Konzept besteht aus vier Komponenten:
- Care (Versorgung): Management von Komorbiditäten und Risikofaktoren: Hierbei geht es um das Management von Risikofaktoren wie Bluthochdruck, Rauchen und Übergewicht, usw.
- Avoid (Vermeidung): Prävention von Schlaganfällen und Thromboembolien: Anhand des CHA2DS2-VA-Score kann das individuelle Schlaganfallrisiko abgeschätzt werden und ggf. mit einem Blutverdünner das Risiko gesenkt werden.
- Reduce (Reduzierung): Verminderung der Symptome durch Kontrolle von Herzfrequenz und Herzrhythmus. An erster Stelle steht die Rhythmuskontrolle durch eine Ablation. Es können alternativ auch eine elektrische Kardioversion und/oder eine medikamentöse Rhythmuskontrolle erwogen werden.
- Evaluation: Regelmäßige Überprüfung der Therapiemaßnahmen.
Dieser Ansatz berücksichtigt die Erfahrungen, Werte, Bedürfnisse und Präferenzen der Patienten bei der Planung, Koordinierung sowie Durchführung der Therapie. Er zielt darauf ab, eine optimale Versorgung für alle Personen mit Vorhofflimmern zu gewährleisten, unabhängig von individuellen Faktoren wie Geschlecht, Ethnie oder sozioökonomischem Status.
Weitere Schlagworte zum Thema Vorhofflimmern
- Kardioversion: Ein Elektroschock bringt das Herz in den richtigen Rhythmus zurück.
- Medikamentöse Therapie:
- Frequenz- und Rhythmuskontrolle: Bei der Rhythmuskontrolle wird versucht mit Medikamenten wie Betablockern, Calziumantagonisten, Propafenon oder Flecainid den Sinusrhythmus zu erhalten. Bei der Frequenzkontrolle bleibt das Vorhofflimmern dauerhaft bestehen, aber es wird versucht die Frequenz unter 100/min in Ruhe zu senken,
- Antikoagulation: Blutverdünner senken das Risiko für Schlaganfälle, das ist aber nicht bei jedem Patienten gleichermaßen notwendig. Mittels CHA2DS2-VA-Score wird das individuelle Risiko abgeschätzt.
- Interventionelle Verfahren:
- Ablation: Bei dieser Intervention über die Leistengefäße werden die Leitungsbahnen, die im Vorhof die unkoordinierten Stromimpulse leiten, detektiert und in der gleichen Sitzung verödet. Die Ablation ist mittlerweile die Methode der Wahl, um dauerhaft den Sinusrhythmus zu erhalten. Meist befinden sich diese Bahnen in der Pulmonalvenen, so dass die Intervention auch als Pulmonalvenenisolation bezeichnet wird. Es stehen mehrere Verfahren zur Verfügung (Kryoablation, Hitze und seit 2021 auch die puls field ablation-PFA).
Empfehlung Dr. Moser: Es ist nicht unbedingt zielführend sich durch die unterschiedlichen und teils moderneren Verfahren verunsichern zu lassen. In erfahrenen Händen sind alle 3 Verfahren relativ gleichwertig. Wichtig ist das Vertrauen zum behandelnden Interventionalisten, der sein Verfahren regelmäßig anwendet.
Bis 3 Monate nach einer Ablation kann immer noch paroxysmales Vorhofflimmern auftreten, da das Gewebe um die verödete Stelle regenerieren muss. Wir sprechen hier von der sogenannten Blanking Zeit. Nach 3 Monaten sollte die Rhythmusstörung verschwunden sein.
- Vorhofohr-Occluder: In bestimmen Fällen, wenn eine Blutverdünnung zwar indiziert, aber aufgrund von Blutungsereignissen problematisch ist, kann ein Verschluss des linken Vorhofohrs mittels eines interventionell platzierten Schirmchens erfolgen. Die Vorstellung dabei ist, dass mit dem Verschluss sich an der Stelle keine Thromben bilden können (Das linke Vorhofohr ist prädisponiert für Thromben bei Vorhofflimmern) und dadurch auf die Blutverdünnung verzichtet werden kann. Das ist aber nur speziellen Konstellationen vorbehalten.
In unserem Netzwerk arbeiten wir mit entsprechenden Spezialisten für Kardiologische Operationen zusammen, die wir je nach Bedarf einbinden.
Prävention und Lebensstil:
Eine gesunde Lebensweise unterstützt Ihre Herzgesundheit und kann helfen Vorhofflimmern vorzubeugen und zu kontrollieren.
Es ist durch Studien belegt, dass Lebensstilveränderungen wie Gewichtsreduktion, vermehrte sportliche Aktivität und Entspannungsverfahren das Risiko eines Rezidivs verringern.
In unserer Kardiologie Privatpraxis nutzen wir im Rahmen der Diagnostik auch die Körperanalysewaage von Tanita, um das Körpergewicht und die Kompartimente wie Fett, Muskulatur, usw. zu erfassen. Für eine zielgerichtete Veränderung geben wir Ihnen Empfehlungen und arbeiten mit Spezialisten, z.B. für Ernährung zusammen.
Psychokardiologische Aspekte des Vorhofflimmerns:
Vorhofflimmern hat nicht nur physische, sondern auch bedeutende psychokardiologische Aspekte, insbesondere bei jüngeren Patienten. Psychosomatische Faktoren wie chronischer Stress, Angststörungen und emotionale Überlastung können als Auslöser oder Verstärker der Rhythmusstörung auftreten.
Die plötzlichen Symptome wie Herzjagen, Schwindel und Atemnot können bei vielen Patienten Angst und Panikattacken auslösen, was zu einer Spirale aus Angst und körperlicher Symptomverstärkung führen kann. Die Psychokardiologie zielt darauf ab, die psycho-sozialen Belastungsfaktoren, die mit Herzrhythmusstörungen einhergehen, gezielt zu identifizieren und ggf. mittels Therapie zu beseitigen und so die Lebensqualität der Patienten zu verbessern.
Gemeinsam versuchen wir auch aus tiefenpsychologischer Perspektiver heraus, Ihre Erfahrungen mit Vorhofflimmern auf einer symbolischen Ebene zu verstehen.
Ein integrierter Ansatz, der sowohl die kardiologische als auch die psycho-soziale Komponente berücksichtigt, kann zu einem geringeren Risiko für Rezidive, einer verbesserten emotionalen Resilienz und einer höheren auch „außer-kardiologischen“ Lebensqualität führen.
Die Behandlung von Vorhofflimmern erfordert einen ganzheitlichen Ansatz, der sowohl die physischen als auch die psychischen Aspekte der Erkrankung berücksichtigt. Die Integration von psychokardiologischen Methoden in die Standardtherapie kann zu einer deutlichen Verbesserung der Lebensqualität und des Krankheitsverlaufs führen.
Dr. med. univ. Markus Moser:
„Vorhofflimmern ist eine ernstzunehmende Erkrankung, die eine frühzeitige Diagnose und gezielte Therapie erfordert. In meiner Kardiologie nehmen wir uns Zeit, um Sie umfassend zu betreuen – individuell, ganzheitlich und mit modernster Diagnostik.“
Häufige Fragen (FAQ)
1. Was ist Vorhofflimmern?
Vorhofflimmern ist eine Herzrhythmusstörung, bei der die Vorhöfe unregelmäßig und oft zu schnell schlagen.
2. Ist Vorhofflimmern gefährlich?
Unbehandelt kann Vorhofflimmern zu schweren Komplikationen wie Schlaganfällen führen.
3. Was ist die Lebenserwartung bei Vorhofflimmern?
Mit einer individuell abgestimmten Therapie lässt sich das Risiko erheblich reduzieren.
4. Darf man bei Vorhofflimmern Alkohol trinken?
In Maßen ist Alkohol erlaubt, übermäßiger Konsum sollte jedoch unbedingt vermieden werden.
5. Gibt es eine Verbindung von Vorhofflimmern und Herzschrittmachern?
Ein Herzschrittmacher ist bei Vorhofflimmern nicht prinzipiell erforderlich. Eine Ausnahme ist das Tachykardie- Bradykardie Syndrom.
6. Kann man Vorhofflimmern operieren? Welche Operation wäre nötig?
Eine Ablation ist ein kleiner und heutzutage zur Routine gehörender Eingriff, um das Vorhofflimmern dauerhaft zu behandeln.

Über den Autor:
Liebe Leserinnen und Leser, mein Name ist Dr. med. univ. Moser und als Kardiologe in Berlin Mitte verfolge ich bei meinen Patientinnen und Patienten einen ganzheitlichen, psychokardiologischen Ansatz. So wird neben körperlichen Aspekten ergründet, ob auch seelische bzw. psychische Faktoren für auftretende Symptome verantwortlich sein könnten. Über einen Klick auf den nachfolgenden Button erhalten Sie weitere Informationen zu meiner psychokardiologischen Praxis.
Jetzt mehr erfahren



